Kardiologie Leistungsspektrum
Klinik für Kardiologie –
Beste Versorgung in der Herzmedizin
Die Klinik für Kardiologie am AGAPLESION DIAKONIEKLINIKUM ROTENBURG behandelt Menschen mit Herz-Kreislauf-Erkrankungen. Unser Ziel besteht darin, akut bedrohliche Erkrankungen abzuwenden, zu behandeln und die körperliche Funktion unserer Patienten bestmöglich wieder herzustellen. So lässt sich in vielen Fällen ein schlimmerer Krankheitsverlauf verhindern oder vermindern.
Die individuellen Therapieziele legen wir nach einem exakten Diagnoseverfahren gemeinsam mit Ihnen als Patient und dem therapeutischen Team fest. Auf Wunsch beziehen wir auch Hausärzte, Angehörige und soziale Dienste für Ihre Nachsorge mit ein. Eine entscheidende Rolle in unserer Klinik spielt die menschliche Betreuung und Begleitung während des Behandlungsverlaufs.
Unsere Leistungsschwerpunkte für Sie:
Zu unseren Schwerpunkten zählen Diagnostik und Therapie von Herz- und Kreislauferkrankungen, wie Hochdruck, Herzinfarkt und Herzkranzgefäßerkrankungen, Herzinsuffizienz, Herzklappenerkrankungen, jegliche Formen von Herzrhythmusstörungen, arterielle und venöse Durchblutungsstörungen, einschließlich Thrombose und Lungenembolie.
Auf der Intensivstation: alle akut lebensbedrohlichen Erkrankungen, wie Herzinfarkt, jegliche Formen des Herz- und Kreislaufversagens, akutes Nierenversagen, beatmungspflichtige Lungenerkrankung, Vergiftungen, Sepsis, endokrinologische Notfälle, Hirnblutungen und schwere Schlaganfälle.
Zahlreiche Verfahren sind in der Klinik für Kardiologie etabliert:
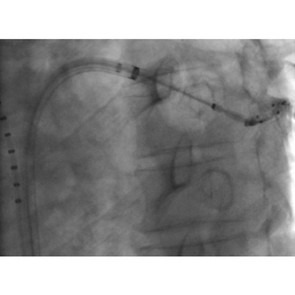
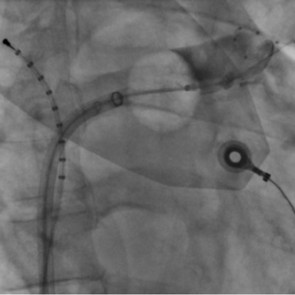
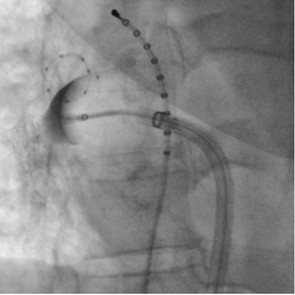
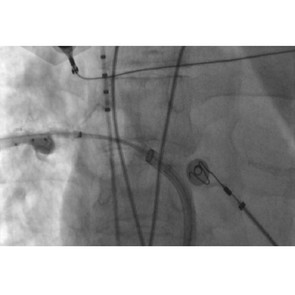
- MitraClip-Verfahren (m-TEER, transkutane edge-to-edge-repair der Mitralklappe)
- TriClip-Verfahren (t-TEER, transkutane edge-to-edge-repair der Trikuspidalklappe)
- TAVI (transcutanous aortic valve implantation) - in Kooperation mit auswärtigem Klinikum
- PFO (persistierendes Foramen ovale)-Okkluder-Implantationen
- ASD II (atrialer Septumdefekt vom Sekundum-Typ)-Okkluder-Implantationen
- LAA (left atrial appendage, Vorhofohr)-Okkluder-Implantationen
- Implantation konventioneller Ein- / Zweikammerherzschrittmacher und Reizleitungssystem-Herzschrittmacher (CSP, LBBP)
- Implantation von kabellosen Einkammer-Herzschrittmachern (perkutane Implantation)
- Implantation von CRT-Systemen
- Implantation von Ein- und Zweikammerdefibrillatoren und rein subcutanen Defibrillatoren (sICD)
- Explantation von Herzschrittmacher-Elektroden bis zu zwölf Monate nach der Implantation
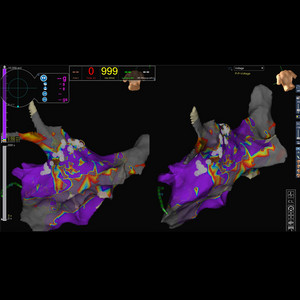
- Kryoballon-Ablationen (Pulmonalvenenisolationen)
- Hochfrequenzstrom-Ablationen mit elektromagnetischem Mapping
- Rotablationen der Koronargefäße
- Intravaskuläre koronare Lithotripsie
- Messung der fraktionellen Flussreserve der Koronargefäße
- Intravaskulärer Ultraschall
- Implantation der axialen myokardialen Flowpumpe (Impella®) bei kardiogenem Schock oder protektiver PCI
- Ultraschallgestützte kathetergeführte lokale Fibrinolyse bei zentralen Lungenembolien
Über dieses Spektrum hinaus werden folgende Diagnose- und Therapie-Möglichkeiten angeboten:
- Elektrische Kardioversionen, ambulant
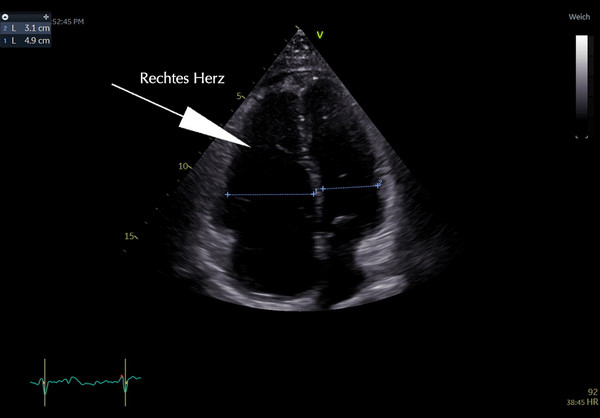
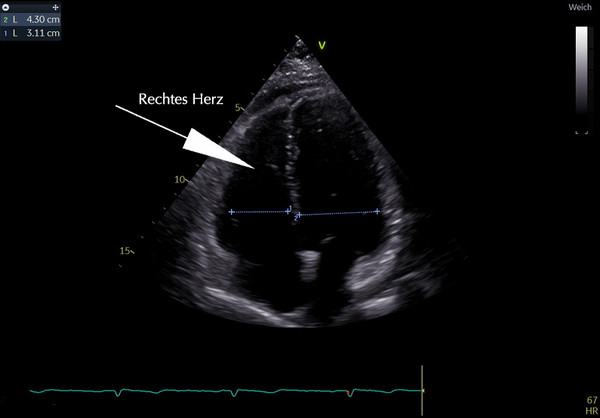
- Transthorakale Herzechokardiogaphie, transösophageale Echokardiographie, 3-D Echokardiographie, Stress-Echokardiographie, Gewebe-Doppler-TVI-Verfahren
- Kardiale Bildgebung durch Kardio-MRT und Kardio-CT (Untersuchungen in Kooperation mit der Radiologie) und Ischämienachweis nicht-invasiv durch Myokard-Szintigraphie (in Zusammenarbeit mit der Nuklearmedizin)
- Herzinsuffizienzbehandlung durch Peritonealdialyse (in Zusammenarbeit mit der Nephrologie)
- Herzschrittmacher- und ICD-Abfragen, auch in der Ambulanz nach Zuweisung (Ambulanz-Ermächtigung)
Klinik für Kardiologie
Elise-Averdieck-Straße 17
27356 Rotenburg (Wümme)
(04261) 77-21 47
sekretariat.kardiologie.dkrthis is not part of the email@ NOSPAMagaplesion.de

Priv.-Doz. Dr. med. Korff Krause (CV)
Chefarzt

Jennifer Schindowski
Chefarztsekretariat
Die Chest-Pain-Unit des Agaplesion Diakonieklinikums Rotenburg ist eine Notfall-Einheit der Klinik für Kardiologie und integrierter Bestandteil des Zentrums für Intensivmedizin.
Diese Notfall-Einheit leitet die gesamte Diagnostik und nicht-invasive Therapie aller kardiologischer Notfälle ein. 24 Stunden am Tag und 365 Tage im Jahr steht ein Team aus Kardiologen, Intensivmedizinern und Internisten und speziell geschulten Pflegekräften bereit. Die Behandlung umfasst insbesondere den akuten Herzinfarkt sowie sämtliche Krankheitsbilder mit ähnlichen Symptomen, die sogenannten Differentialdiagnosen.
Bei akuten und neu aufgetretenen Brustschmerzen sollten Sie nicht zögern sich ärztlich vorzustellen.

Neben harmlosen Ursachen können eben auch lebensbedrohliche Erkrankungen, insbesondere der akute Herzinfarkt, akute Erkrankungen der Hauptschlagader oder ein Lungeninfarkt (die sogenannte Lungenembolie), ursächlich sein. Diese sind lebensbedrohlich und bedürfen einer raschen Diagnostik und Therapieeinleitung.
In Zusammenarbeit mit der zentralen Notaufnahme wird die Versorgung fachübergreifend gewährleistet. Direkt neben der CPU stehen seit Januar 2021 zwei Herzkatheterlabore zur Verfügung.
Selbstverständlich bieten wir auch nicht-invasive Diagnostik an: Herz-MRT, Computertomografie und Herzechokardiografie.
Die invasive Kardiologie hat in den vergangenen Jahren eine rasante Entwicklung erfahren. Dem wird auch im Agaplesion Diakonieklinikum Rotenburg Rechnung getragen: Seit 2019 wurden zahlreiche neue Verfahren in der Klinik für Kardiologie etabliert:
- MitraClip-Verfahren (m-TEER, transkutane edge-to-edge-repair der Mitralklappe)
- TriClip-Verfahren (t-TEER, transkutane edge-to-edge-repair der Trikuspidalklappe)
- TAVI (transcutanous aortic valve implantation) - in Kooperation mit auswärtigem Klinikum
- PFO (persistierendes Foramen ovale)-Okkluder-Implantationen
- ASD II (atrialer Septumdefekt vom Sekundum-Typ)-Okkluder-Implantationen
- LAA (left atrial appendage, Vorhofohr)-Okkluder-Implantationen
- Implantation konventioneller Ein- / Zweikammerherzschrittmacher und Reizleitungssystem-Herzschrittmacher (CSP, LBBP)
- Implantation von kabellosen Einkammer-Herzschrittmachern (perkutane Implantation)
- Implantation von CRT-Systemen
- Implantation von Ein- und Zweikammerdefibrillatoren und rein subcutanen Defibrillatoren (sICD)
- Explantation von Herzschrittmacher-Elektroden bis zu zwölf Monate nach der Implantation
- Kryoballon-Ablationen (Pulmonalvenenisolationen)
- Hochfrequenzstrom-Ablationen mit elektromagnetischem Mapping
- Rotablationen der Koronargefäße
- Intravaskuläre koronare Lithotripsie
- Messung der fraktionellen Flussreserve der Koronargefäße
- Intravaskulärer Ultraschall
- Implantation der axialen myokardialen Flowpumpe (Impella®) bei kardiogenem Schock oder protektiver PCI
- Ultraschallgestützte kathetergeführte lokale Fibrinolyse bei zentralen Lungenembolien
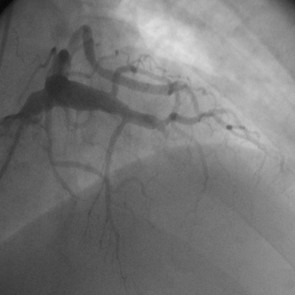
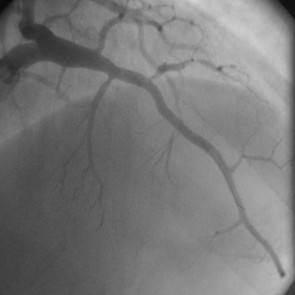
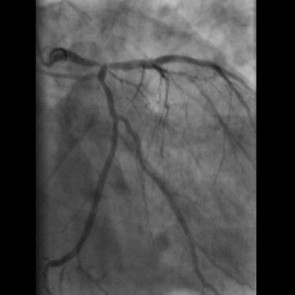
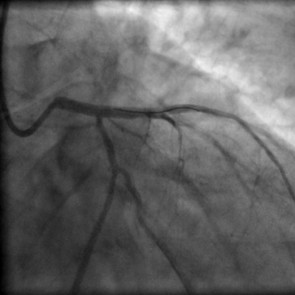
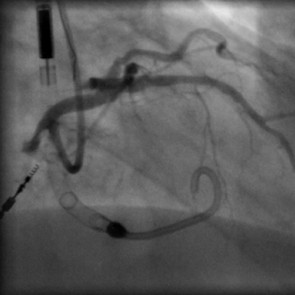
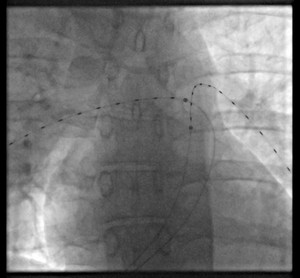
Zur Behandlung der koronaren Herzkrankheit (KHK) stehen im Diakonieklinikum Rotenburg zwei Herzkatheterlabore zur Verfügung. Die Eingriffe werden in der Regel (mehr als 95%) über die rechte oder linke Arteria radialis vorgenommen. Dies betrifft auch komplexe Koronarläsionen, Rotablationen und Myokardbiopsien.
Zusätzlich zur Koronarangiografie kommen invasive Messmethoden zum Einsatz:
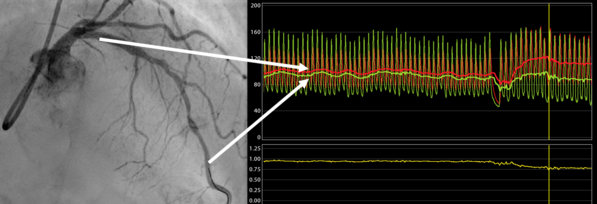
- Messung der fraktionellen Flussreserve (FFR, iFR) zur hämodynamischen Evaluation von Stenosen
- intravaskulärer Ultraschall (IVUS)
- intravaskuläre koronare Lithotripsie
Es werden auch komplexe Koronarstenosen, Bifurkationsläsionen, koronare Mehrgefäßerkrankungen, Hauptstammläsionen sowie chronische Koronarverschlüsse (CTO) und hochgradig verkalkte Engstellen behandelt. Dafür kommt regelhaft die Rotablationsbehandlungund Intravaskuläre koronare Lithotripsie zum Einsatz. Bei Patienten mit kardiogenem Schock oder schwersten kritischen Koronargefäßengstellen und Verschlüssen kann eine Herzunterstützungspumpe (axiale Flowpumpe, Impella®) eingesetzt werden.
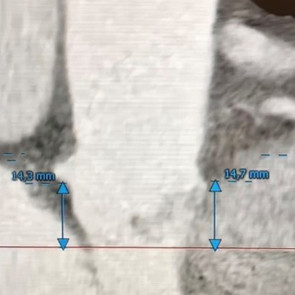
Insbesondere bei älteren Patienten ist eine Verengung der Aortenklappe (Ventilklappe zwischen linker Herzkammer und Hauptschlagader/Körperkreislauf) häufig. Sollte die Verengung (Aortenklappenstenose) höhergradig sein und Beschwerden wie Luftnot, Brustenge, Ohnmacht und Schwindel hervorrufen, ist ein operativer Aortenklappenersatz zu empfehlen.
Sollte jedoch das Risiko für eine offene Herzoperation erhöht sein (z.B. durch hohes Alter, Nierenschwäche, Lungenhochdruck, neurologische Erkrankungen oder Voroperationen am Herzen), ist eine Behandlung über eine kathetergestützte Aortenklappenimplantation (TAVI) am schlagenden Herzen (ohne Herz-Lungen-Maschine) möglich und sinnvoll. Dieser Eingriff wird in aller Regel über die Leistenarterie in lokaler Betäubung vorgenommen und ist daher schonend. Die Entscheidung über die Verfahrensweise des Aortenklappenersatzes stellen wir gemeinsam mit dem überweisenden Arzt sowie in einer gemeinsamen interdisziplinären Konferenz und in enger Absprache mit den Patienten.
Die Undichtigkeit der Mitralklappe (Mitralklappeninsuffizienz) kann Beschwerden wie Luftnot, Wassereinlagerungen und Herzrhythmusstörungen verursachen. Dabei wird das Blut nicht in die linke Herzkammer, sondern zurück in die Lungenstrombahn gepumpt.
Der goldene Standard ist eine operative Mitralklappen-Rekonstruktion oder gar -Ersatz.
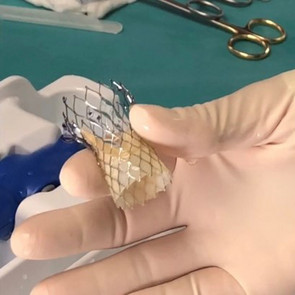
Bei älteren Patienten oder Patienten mit hohem operativen Risiko kann das so genannte MitraClip™-Verfahren angewendet werden. Dabei wird durch das Zusammenführen beider Mitralklappensegel mithilfe eines „Clips“ die Undichtigkeit behandelt. Dieser Eingriff wird über die Leistenvene und mit 3D-echokardiografischer Technik durchgeführt und hier im Hause routinemäßig angeboten.
Die Trikuspidalinsuffizienz ist eine Undichtigkeit der Herzklappe, die zwischen dem rechten Vorhof und der Herzkammer liegt. Bei vielen Patient:innen mit Herzschwäche oder auch beispielsweise durch Vorhofflimmern kann diese Undichtigkeit entstehen. Sie führt zu schweren Wassereinlagerungen im ganzen Körper bis hin zum Nierenversagen und Rechtsherzversagen. Diese Insuffizienz kann nur schwer kontrolliert werden.
Der Eingriff mit dem sogenannten Trikuspidal-Clip verhindert oder vermindert die Wassereinlagerungen und entlastet das rechte Herz, so dass die Belastbarkeit der Patient:innen gebessert werden kann. Bei diesem Verfahren wird durch die Venen ein Katheter bis zur Trikuspidalklappe geführt, bei der die Segel miteinander verbunden werden. Die undichte Trikuspidalklappe kann so mit zwei oder mehr sogenannten Clips abgedichtet werden - eine schonende, minimalinvasive und risikoarme Methode. In aller Regel werden die Patient:innen nach kurzer Zeit wieder der Klinik entlassen.
Dieses Verfahren ähnelt dem Einsatz der Mitralklappen-Clips, die routinemäßig in der Kardiologie des Diakonieklinikums ebenfalls durchgeführt werden.
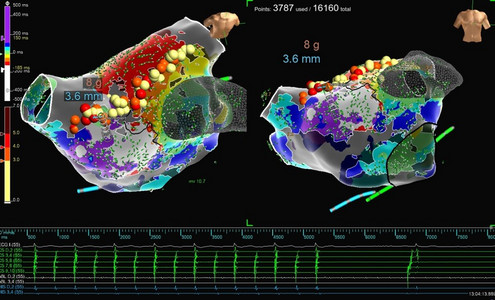
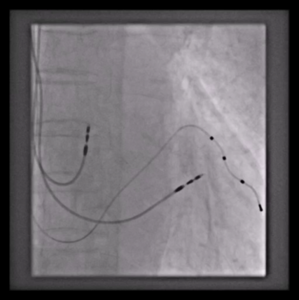
Herzrhythmusstörungen werden mittels Langzeit- oder Belastungs-EKG, externer bzw. interner Eventmonitore oder auch elektrophysiologischer Untersuchungen entdeckt.
Neben der Kälte-Ablation ist der Standard in der Elektrophysiologie immer noch die Hochfrequenzstrom-Ablation. Dabei wird durch vorheriges Mapping (Kartierung der Herzhöhlen) die anatomische und elektrische Ortung vorgenommen. Alle Eingriffe erfolgen in der Regel über die Leistenvenen in Analgo-Sedierung (schlafende Narkose mit Schmerzmitteln).
Vorhofflimmern: Dabei werden die Lungenvenen elektrisch isoliert, um zu verhindern, dass Störsignale aus diesen Lungenvenen das Vorhofflimmern weiter auslösen.Entweder durch Kälte (in der Regel bei dem ersten Eingriff) oder durch Hochfrequenzstrom (Pulmonalvenenisolation) wird die Verödungstherapie vorgenommen.
Vorhofflattern: Hier erfolgt eine Ablation des sogenannten cavotrikuspidalen Isthmus (CTI). Die kreisende Erregung wird unterbrochen durch Verödung (Ablation) der trikuspidalklappen-nahen Leitung im rechten Vorhof.
AV-Knoten Reentry Tachykardien: Dabei wird im rechten Vorhof eine langsame Leitungsbahn, welche kreisende Erregungen zwischen Vorhof und Herzkammer unterhält, abladiert.
WPW-Syndrom: Angeborene Leitungsbahnen, die zusätzlich bestehen und schnelle Rhythmusstörungen zwischen Vorhof und Herzkammer unterhalten, werden direkt abladiert/verödet.
Andere Tachykardien werden durch reproduziert und entsprechend nach Kartierung des Herzens gezielt verödet (z.B atriale Tachykardien).
Die sogenannte Device-Therapie beinhaltet die Behandlung mit Herzschrittmachern, implantierbaren Defibrillatoren, Ereignisrekordern und anderen kardialen Stimulationssystemen.
Bei langsamen Herzrhythmusstörungen, die Leistungsminderung, Schwindel oder Bewusstlosigkeit (Synkopen) verursachen, werden Herzschrittmacher in der Regel durch einen kleinen Schnitt rechts oder links brustseitig eingesetzt und entspreche Elektroden zum Herzen geführt.
Seit 2020 werden im Diakonieklinikum Rotenburg auch sogenannte kabellose Herzschrittmacher in das Herz eingebracht („Schrittmacher-Kapsel“).
Bei Patienten, die an einer Herzschwäche leiden und ein erhöhtes Risiko für den plötzlichen Herztod haben, wird ähnlich einem Herzschrittmacher ein interner Defibrillator (ICD) implantiert. Dieser kann durch verschiedene Manöver schnelle Herzrhythmusstörungen beenden und lebensrettend sein.
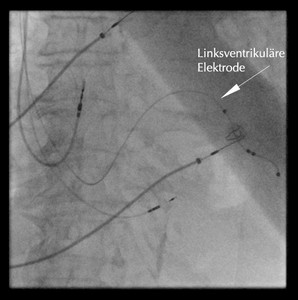
Bei Patienten mit einer fortgeschrittenen Herzschwäche kann die Implantation eines Dreikammer-Schrittmachersystems (kardiale Resynchronisationstherapie = CRT) erfolgen. Diese CRT sorgt für eine gleichmäßige Erregung beider Herzkammern und kann zu einer Verringerung der Symptome der Herzschwäche, einer Optimierung der Pumpleistung und einer Verbesserung der Prognose beitragen.
Zusätzlich wird neben dem 3-Kammer-Herzschrittmacher der Reizleitungssystem-Schrittmacher (CSP, LBBA Pacing) auch hier im Agaplesion Diakonieklinikum Rotenburg angewendet:
Dabei werden die Herzschrittmachersonden direkt in das ursprüngliche Reizleitungssystem des Herzens hinein gedreht mit dem Effekt der natürlichen Erregungsausbreitung im Herzen.
Darüber hinaus bieten wir in unserer Ambulanz ein Nachsorgeprogramm sämtlicher Geräte an.
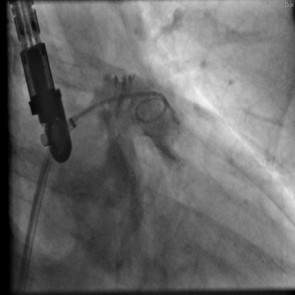
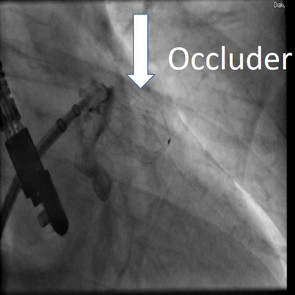
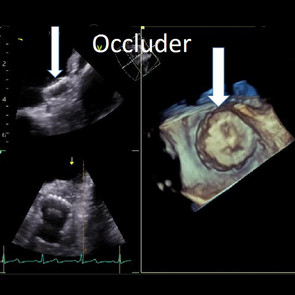
Bei Patienten, die eine orale Antikoagulation wegen Vorhofflimmern, also eine „Blutverdünnung“, erhalten, kann es zu Blutungen jeglicher Art kommen. Bei schweren Blutungen oder anderen Unverträglichkeiten bietet unsere Kardiologie den so genannten Vorhofohr-Verschluss an. Dabei wird über die Leistenvene ein „Schirmchen“ (Okkluder genannt) in die Ausstülpung des linken Herzvorhofs (linkes Vorhofohr) eingesetzt. Mehr als 90 Prozent der Blutgerinnsel befinden sich in dieser Herzstruktur und können so nicht mehr entstehen. Danach kann die orale Antikoagulation abgesetzt werden.
Bei Patienten, die einen Schlaganfall unklarer Ursache erlitten haben und bei denen in der Herzultraschall-Untersuchung eine Öffnung zwischen dem rechten und linken Vorhof (offenes Foramen ovale) nachgewiesen wurde, wird nach derzeitigem Wissen empfohlen, diese mit einem „Schirmchen“ (Okkluder) zu verschließen. Der Eingriff erfolgt über die Leistenvene.
Bei einer Verlegung der Lungenarterien durch Gerinnsel kann es zur Belastung des rechten Herzens kommen. Nach entsprechender Beurteilung wird bei Patienten mit mittleren und erhöhtem Risiko der Herzbelastung eine kathetergeführte ultraschallgestützte Lyse (Auflösung) der Gerinnsel vorgenommen. Der Eingriff erfolgt über die Leistenvene. Insbesondere die Rechtsherzbelastung wird dann in der Regel aufgehoben.
Kardiologie
Terminvereinbarung unter: T (04261) 77-23 31 oder -23 30
Für Fragen und Informationen stehen wir Ihnen gerne zur Verfügung.
Montag bis Donnerstag: 08.00 bis 16.00 Uhr
Freitag: 08.00 bis 13.00 Uhr
Aufklärung für:
- Herzkatheter
- Verschluss von offener Herzvorhof-Scheidewand (PFO)
- Verschluss des Herz- Vorhofohrs (LAA) bei Vorhofflimmern
- die Behandlung von perkutanen Herzklappen-Implantation und und andere Behandlungen von Herzklappenerkrankungen (Mitralklappe, Trikuspidalklappe)
- die Verödungstherapie bei Herzrhythmusstörungen (Kryo- oder Hochfrequenz-Ablationen), insbesondere Behandlung von Vorhofflimmern
Terminvereinbarung unter: T (04261) 77-61 44
Sprechstunde für Wahlleistungsversicherte Patient:innen
Über dieses Spektrum hinaus werden folgende Diagnose- und Therapie-Möglichkeiten angeboten:
- Elektrische Kardioversionen
- Transthorakale Herzechokardiogafie, transösophageale Echokardiographie, 3D-Echokardiografie, Stress-Echokardiografie, Gewebe-Doppler-TVI-Verfahren
- Kardiale Bildgebung durch Kardio-MRT und Kardio-CT (Untersuchungen in Kooperation mit der Radiologie) und Ischämie-Nachweis nicht-invasiv durch Myokard-Szintigrafie (in Zusammenarbeit mit der Nuklearmedizin)
- Herzinsuffizienzbehandlung durch Peritonealdialyse (in Zusammenarbeit mit der Nephrologie)

Rund um die Uhr mehr Sicherheit für Herz-Patienten
Für Patienten mit einer Herzerkrankung kann diese Untersuchung und Behandlung lebensrettend sein: Priv.-Doz. Dr. med. Korff Krause, Chefarzt unserer Klinik für Kardiologie, gibt Auskunft über die Behandlung in einem Herzkatheterlabor und stellt dar, wie so eine Behandlung im Diakonieklinikum erfolgen kann.